さあ始めてみよう! 栄養食事指導 〜基本的な流れやコミュニケーションのポイント〜 -

栄養食事指導は、疾病の治療と回復過程において重要な役割を担っています。糖尿病や脂質異常症、慢性腎臓病など慢性疾患においては、疾患治療に合わせた食事・栄養療法が提供され、食習慣を改善することが治療の一環として重要です。また、がん などでは栄養不良によって、必要な治療も受けられないような状態になってしまう可能性もあります。そのような事態を防ぐため、栄養食事指導によって患者さんの生活環境や仕事など個々の特性に合わせた献立や食生活の改善などについてアドバイスします。
本コンテンツでは、疾病の治療において栄養食事指導が必要な患者さんへの指導の流れや教材などについて解説します。
栄養食事指導の目的
栄養食事指導は、疾病の治療・重症化防止を目的に集団または個人に対して栄養素の摂取量、食事の摂り方、栄養補給法について指導することです。
例えば糖尿病においては、1型、2型ともに血糖コントロールのために食事療法が推奨されており、食事習慣に対する対応が有効であると示されています1)。過体重・肥満に伴うエネルギー摂取量の制限も推奨されます。
また、がん患者はがん治療を受ける段階ですでに栄養障害に陥っていることもあり、治療施行中および施行後にも、がん自体による影響や治療に伴う副作用などの影響で、栄養障害に陥ることが多いとされています。また、栄養不良患者では良好な患者に比して術後の合併症発症率および死亡率が上昇すると報告されています。がんに伴う全身性のエネルギー代謝障害により、エネルギー・たんぱく質量が必要量に達していない患者さんもみられます2)。疾患や状態に合わせて適切な指導計画を作成することが重要です 。
栄養食事指導の基本的な流れ
管理栄養士の栄養食事指導は、厚生労働省が定める腎臓食、糖尿病食などの特別食が必要な患者さんや栄養指導の必要性を認めた患者さんを対象として行われます。実施の際は、対象者の病態や身体状況、生活環境、検査データなどをもとに栄養指導教材などを活用しながら、適切なエネルギーやたんぱく質、食塩量などを踏まえ、患者さんの病状、理解度、意欲などに合わせた実行可能な方法を検討して具体的に提示します。自己管理ができるよう促し、モチベーションを高めるよう指導します。
栄養評価
栄養スクリーニングによって栄養リスクのある症例を特定し、栄養アセスメントで詳細な栄養状態を評価します。得られた評価に基づき、栄養療法を計画し実施します。
栄養アセスメントは、指導対象の患者さんの栄養状態について評価することで、管理栄養士が栄養状態や基礎疾患の重症度、代謝亢進の程度、体重変化、体組成、栄養/食事歴・薬歴などのさまざまな情報を総合的に判定することです。食習慣や好みといった食事に関する情報収集に加え、嚥下機能の状態、味覚異常の有無、口腔内の状態、呼吸状態、体重の変化や排せつ状況などを総合的に評価します。
栄養スクリーニングやアセスメントではMNA®が活用できます。MNA®は、高齢者の栄養状態を評価する簡便なツールとして開発されました。高齢者の栄養状態と臨床的なアウトカムの関連する可能性が高い50項目について検討され、関連の強い18項目が採用されたのがMNA®、さらに最もアウトカムと相関性の高い6項目のみを抽出したものがMNA®-SFです。日本ではMNA®-SFが一般的に利用されています。スコアが11以下になると、低栄養のおそれがあると判定でき、支援が必要となります。

成人の低栄養の診断には、GLIM基準が使われます。2024年度の診療報酬改定により、回復期リハビリテーション病棟入院料では栄養状態の評価にGLIM基準を用いることが必須もしくは望ましいとされました3)。今後、栄養リスクありと判定された患者さんには、GLIM基準を用いて低栄養を診断していくことが普及していくと考えられます。
栄養管理計画の作成
事前のスクリーニングとアセスメントで栄養面・食事面での課題を明らかにし、それに対する栄養改善上の目標、併せて栄養補給に関する事項や栄養食事相談に関する事項、その他栄養管理上の課題や栄養状態の評価の間隔などを計画書に記載します4)。
患者さんあるいはご家族が栄養管理計画を理解し、その計画に納得していることが大切で、栄養管理計画を丁寧に説明することは患者との信頼関係を築くうえで重要であり、患者さんのモチベーションを高めることにもつながります。
栄養食事指導の実施
管理栄養士が行う栄養食事指導には、入院栄養食事指導、外来栄養食事指導、訪問栄養食事指導、集団栄養食事指導などがあります。
栄養食事指導では、患者さんの理解を得ることが重要です。しかし、診療報酬上、入院栄養食事指導の指導時間は初回で概ね30分以上と定められていますが、患者さんがその短い時間で自分のいまの栄養状態や改善点、具体的な対策をすべて理解するのは難しいことです。そのため患者さんが無理なく理解し、継続できるように、理解度、生活環境など患者さんのバックグラウンドを把握し指導します。
栄養食事指導の流れの例

訪問栄養食事指導
在宅療養者や要介護者の増加により、在宅での栄養ケアサービスの需要が増大しています。主治医や介護支援専門員(ケアマネジャー)、ご家族などと連携を図りながら、臨機応変な対応が必要となります。
訪問栄養食事指導には以下の種類があります5)。
①介護保険における「(管理栄養士が行う)居宅療養管理指導」
②医療保険における「在宅患者訪問栄養食事指導」
③介護予防・日常生活支援総合事業(総合事業)訪問型C(各市町村)

①と②は、通院などが困難な方のために、管理栄養士がご家庭に定期的に訪問し、医師の指示に基づき、療養上必要な栄養や食事の管理及び指導を行うもので、対象の患者さんが要介護または要支援認定を受けている場合は①、受けていない場合は②となります。当該医療機関の管理栄養士が訪問するほか、2020年度からは、他の医療機関および栄養ケア・ステーション(日本栄養士会または都道府県栄養士会が設置・運営)に所属する管理栄養士が指導を行う場合でも算定できるようになりました。
近年では、栄養ケア・ステーションの業務が拡大し、管理栄養士が活躍できる場が拡大しています。
③は介護保険で行われるサービスで、体力改善やADL・IADL改善に向けて、3~6か月の期間で集中的に支援を行うものです。
訪問栄養食事指導はご自宅に訪問しますので、家の中を見るためには患者さんや家族との信頼関係が重要です。情報収集においては患者さんとの会話のほかに、住まいや室内、台所の状況などから食生活の課題を見つけることができます。どんな食材を買っているのか、誰がどのように調理しているのか、衛生状態はどうかなどを観察します。ただし冷蔵庫などは勝手に開けずに、必ず同意をもらい、一言声をかけるようにしましょう。住居状況、介護者の状況、経済状況を観察し、課題の抽出、食生活の改善を図ります。
医療連携・チーム医療の推進
令和6年度の報酬改定では、医療と介護における栄養情報連携の推進を目的に栄養情報提供加算の名称、要件及び評価が見直され、栄養情報連携料が新設されました。それにより、入院栄養食事指導料を算定した患者さんだけでなく、退院先が他の医療機関や介護保険施設等であっても、退院先の施設の管理栄養士と連携して情報共有した場合であれば算定可能となりました。

介護報酬では、退所時栄養情報連携加算が新設され、再入所時栄養連携加算の対象の見直しが行われ、特別食等を提供する必要がある利用者が算定対象に加えられました。
また、リハビリテーション・栄養・口腔管理を多職種や地域で連携して取り組むことの重要性を受け、診療報酬では、入院後48時間以内にADL、栄養状態及び口腔状態に関する評価を行い、リハビリテーション、栄養管理及び口腔管理に係る計画の作成及び計画に基づく多職種による取組(土曜、日曜及び祝日に行うリハビリテーションを含む)について評価するリハビリテーション・栄養・口腔連携体制加算が新設されました。さらに、地域において、救急患者等を受け入れる体制を整え、リハビリテーション、栄養管理、入退院支援、 在宅復帰等の機能を包括的に担う病棟を評価するため、地域包括医療病棟入院料が新設され、専任の常勤の管理栄養士の病棟配置を求めるとともに、リハビリテーション・栄養・口腔連携加算が新設されました。介護報酬においても、リハビリテーション・機能訓練、栄養、口腔の取組を一体的に促進し、自立支援・重度化防止を効果的に進める観点から、要件を満たす場合について評価する新たな区分が設けられました。
ほかにも生活習慣病に対する質の高い疾病管理を推進する観点から、生活習慣病管理料の評価及び要件が見直されました。生活習慣病管理では、歯科医師、薬剤師、看護師、管理栄養士等の多職種と連携することが望ましく、チーム医療での栄養管理や食事指導が求められます4)。管理栄養士が外来・入院・在宅など多くのフィールドで活躍し、患者さんの治療や健康に貢献できるよう、さらに医療従事者が一丸となって生活習慣病管理を進めていく必要があります。
これまでは栄養食事指導は診療報酬上の業務を中心に行っていましたが、これからは連携のための診療報酬以外の業務も増加してくると思われます。
栄養食事指導のコミュニケーションのポイント
栄養食事指導では、円滑なコミュニケーションと、個々人の食意識・食態度・食行動に応じて指導し、患者さん自身が適切な栄養補給・食事を維持できるように支援することが重要です。ここでは、環境づくり、患者さんとの話し方や、指導時に役立つツールなどについて解説します。
栄養食事指導に適した環境づくり
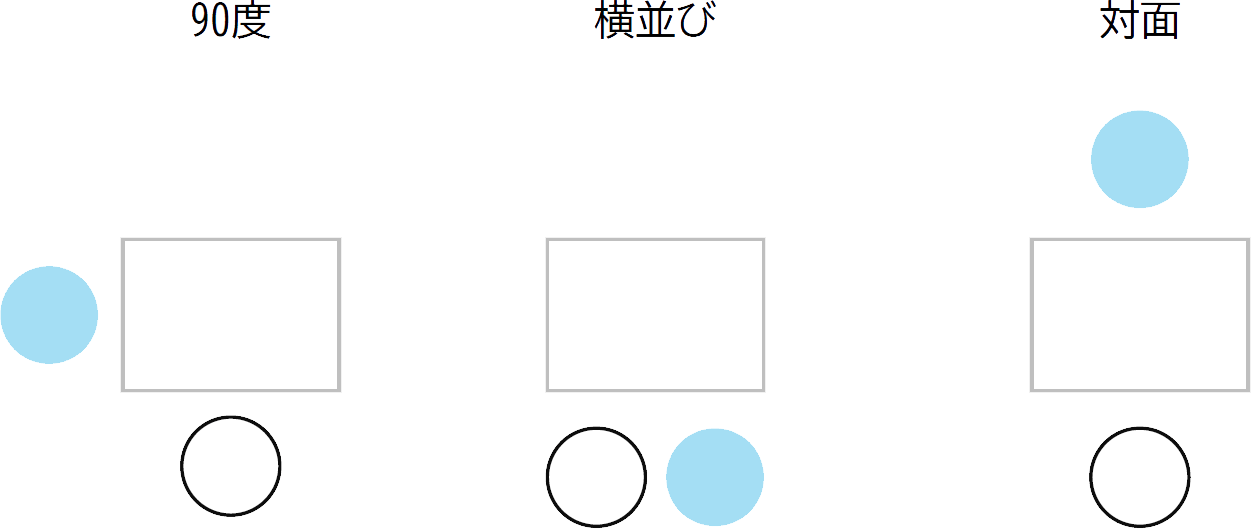
落ち着いて話すことのできる、静かでプライバシーが守られている部屋を確保しましょう。服装、身だしなみ、言葉づかいなどにも配慮が必要です。座り方としては、「90度、横並び、対面」がありますが、スペースに余裕があれば、90度の位置で座るほうが、リラックスして話すことができるとされています。
対面に座る場合、患者さんの心理的負担にならないように、言葉づかいや表情に気を付け、圧迫感を与えないようにします。
効果的な栄養指導の進め方(会話例)
初回の指導では、まずあいさつと患者さんの名前の確認、自己紹介から始めましょう。続いて栄養指導の目的、かかる時間の目安などを伝えると、患者さんの不安や緊張を和らげることができます。患者さんに自分の言葉で抱えている問題を話してもらうため、話をさえぎらず、傾聴することが重要です。また、患者さんの行動を否定せず、患者さんが自身で食事改善の実践方法の検討や決定ができるように促します。
例①)理解しているが実行に移せない
患者:間食はやめた方がいいとはわかっているけど、ついつい食べてしまう
管理栄養士:お話ししてくださってありがとうございます。間食はどのようなときにどのような食品を食べられていますか?
患者:夕食の後にテレビを見ながら、ポテトチップスやアイスクリームを食べてしまいます
管理栄養士:たとえば、カロリーの低い食品に置き換えたり、食べる時間を日中に変更したり、少量パックのものにするだけでも効果があると思います。できそうな方法を一緒に考えてみませんか?
例②)自己流で食事療法を実施している
患者:減量のために昼食を食べないようにしています。でも、体重が減らないのですが…
管理栄養士:昼食を食べていないのですね。夕食を食べるまで お腹が空いてしまいませんか?
患者:たしかに。夕方ごろに菓子や甘い飲み物を摂ることが増えてしまいました
管理栄養士:昼食を減らしても1日の総エネルギー摂取量は増えてしまったのかもしれません。また、空腹の状態で夕食を多めに摂ってしまうことが、体重が減らない原因かもしれませんよ。一緒に食事の内容を見直してみましょう
例③)指導を受け入れず、話を聞いてくれない
患者:食事を工夫しても意味がないのではないか。ちゃんと薬を飲んでいればそれでいいでしょう?
管理栄養士:薬だけに頼らず、食事の工夫を続けていくことが病気の改善につながると言われています。
どのようなことが困難だと感じますか?
患者:食べたいものが食べられないのはつらいです
管理栄養士:そうですよね。ですがXXさんは血糖値が基準よりも高いですので、このまま高血糖が続くと、目や神経など合併症の恐れがあります。健康に長生きするために、できるところから取り組んでみませんか
栄養食事指導に役立つツール
栄養について理解してもらうためのツールとして、ごはんの量や器の大きさを変えたフードモデル(実物大の食品模型)、体脂肪の模型、特定保健用食品のパッケージ、栄養成分表示の例などがあります。
食事の適正な量を簡単に理解してもらう方法として、ヘルスプランニング・あいちが作成した「手ばかり栄養法」があります。自分の手のひらで1日に食べる食材の量を決めることで、食事量の目安をわかりやすく伝えることができます。
手ばかり栄養法指導シートとチェックリーフレット
※リーフレットのご購入はこちらから(いわさきグループ栄養指導フードモデル)
「SS-3 食生活・生活習慣チェックリーフレット」A3/2つ折り・100枚入り8,000円(送料/消費税別)
リンク:https://www.foodmodel.com/contactform/ より
また、スマートフォンアプリの活用もおすすめです。食事はもちろん、運動や体重、体温、睡眠、気分など、生活習慣を記録することができ、アドバイスやおすすめの献立などを表示してくれるものや、食事を撮影すると、AIが自動で栄養素を計算してくれるものなどさまざまなアプリがリリースされています。
腎機能の指標であるeGFRは、数値を入れれば計算してくれるWEBサイトがあります。
便利なツールを活用して、患者さんが無理なく生活改善に取り組めるようサポートしましょう。
栄養食事指導スキルを高めるために
管理栄養士としてのスキル向上や専門能力の習熟のため、日本栄養士会では生涯教育制度や認定制度が設けられています。また地域ごとにさまざまなセミナー・研修会が開催されていますので、最新の知識や情報を得るためにぜひ参加してみましょう。
日本栄養士会のキャリアアップ支援
https://www.dietitian.or.jp/career/
また、栄養補助食品のメーカーでもセミナーや研修会を行っています。最新の知識の習得や手軽に栄養状態の維持・改善が期待できる製品の情報などを知ることができます。
まとめ
摂取栄養素の偏りや摂取不足は、さまざまな疾患の治療や回復の妨げとなります。栄養食事指導は、そのような事態を回避するため、医師の求めに応じて管理栄養士が行うものです。
栄養食事指導は科学的エビデンスに基づく高度で専門的な医療行為であるため、事前のアセスメントや計画、実行、モニタリング、評価といった一連のプロセスの中で実施し、決められた形で記録を残しておくことが重要です。
また、栄養食事指導には指導に必要なコミュニケーションの方法やスキルの習得も大切です。栄養のプロとして、多職種と連携しながら患者さんがよりよい食生活、栄養状態を維持できるよう支援していきましょう。
引用・参考文献
- 日本糖尿病学会編著:糖尿病診療ガイドライン2024,南江堂,p37.
- 日本静脈経腸栄養学会編著:静脈経腸栄養ガイドライン 第3版, 照林社,2013,p333-343.
- 日本栄養士会HP 「令和6年度診療報酬改定のポイント」
https://www.dietitian.or.jp/data/medical-fee/r06/ 2024年7月閲覧. - 鈴木壱知ほか監修:臨床栄養認定管理栄養士のためのガイドブック, 東京医学社,2016.
- 日本在宅栄養管理学会監修:訪問栄養食事指導実践テキストブック,2021.
